Pier Carlo Ballo SOC Cardiologia, Ospedale Santa Maria Annunziata, Bagno a Ripoli, Firenze
Il recente trial CAPE COD (Community-Acquired Pneumonia: Evaluation of Corticosteroids) pubblicato pochi giorni fa sul New England Journal of Medicine, ha valutato l’impatto prognostico di un corticosteroide in pazienti con polmonite acquisita in comunità (CAP) di grado severo.
Lo studio, caratterizzato da un disegno multicentrico, in doppio cieco, randomizzato, controllato, di fase 3, ha arruolato 800 pazienti ricoverati in Unità di Terapia Intensiva per CAP severa. La diagnosi di polmonite si è basata su criteri clinici e radiologici predefiniti. La severità è stata definita in base alla presenza di almeno uno dei seguenti criteri: 1) inizio di ventilazione meccanica con un livello di PEEP≥5 cm di H2O; 2) inizio di somministrazione di ossigeno con cannula nasale ad alto flusso e rapporto PaO2/ FiO2 <300, con una FiO2 ≥50%; 3) per pazienti che indossavano una maschera non-rebreather, un rapporto PaO2/Fio2 < 300, sulla base di grafici prespecificati; 4) un punteggio superiore a 130 al Pulmonary Severity Index, score che classifica i pazienti con polmonite acquisita in comunità in cinque gruppi a severità crescente in base a caratteristiche demografiche, comorbidità, reperti clinici e di laboratorio (un valore >130 identifica il gruppo V, associato al più alto rischio di mortalità). I principali criteri di esclusione sono stati: indicazione a non eseguire intubazione endotracheale, polmonite causata da influenza e shock settico.
I pazienti sono stati randomizzati ad idrocortisone (200 mg/die e.v. per 4 o 7 giorni in base al miglioramento clinico, seguiti da una graduale riduzione per un totale di 8 o 14 giorni) o a placebo, in aggiunta al trattamento standard, inclusivo di antibiotici e terapie di supporto. L’endpoint primario era la mortalità per tutte le cause a 28 giorni. Tra i vari endpoints secondari erano presenti anche: mortalità per tutte le cause a 90 giorni, necessità di intubazione in pazienti che inizialmente non la richiedevano, indicazione a terapia con vasopressori. Lo studio è stato interrotto dopo l’arruolamento di 800 pazienti (410 nel gruppo idrocortisone e 399 nel gruppo placebo), in concomitanza con l’insorgenza della pandemia da Sars-Cov2 e con successiva conferma dopo una seconda analisi ad interim pianificata. Di questi, 795 (400 del gruppo idrocortisone e 395 del gruppo placebo) sono entrati nella popolazione di studio finale.
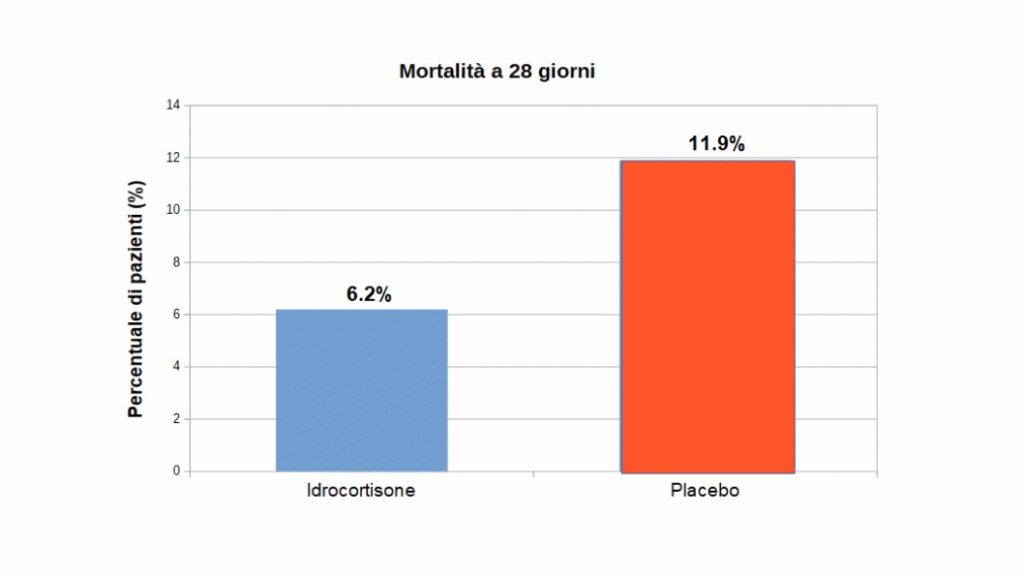
Dopo 28 giorni, l’endpoint primario si è verificato in 25 pazienti nel gruppo idrocortisone (6.2%, 95% CI 3.9-8.6) e in 47 pazienti nel gruppo placebo (11.9%, 95% CI 8.7-15.1; p=0.006; Figura 1). Tra gli endpoints secondari, anche la mortalità a 90 giorni è risultata significativamente inferiore nel gruppo idrocortisone rispetto al placebo (9.7 vs 14.7%). Tra i pazienti che non erano stati sottoposti a ventilazione meccanica al basale, nel gruppo idrocortisone si è osservata una minore necessità di intubazione (18.0% vs 29.5%, hazard ratio 0.59). Analogamente, tra i pazienti che non avevano ricevuto vasopressori al basale, la terapia con tali farmaci si è resa necessaria meno frequentemente nel gruppo idrocortisone (15.3% vs 25.0%, hazard ratio 0.59). Non sono state osservate differenze tra i due gruppi in merito ad infezioni acquisite in ospedale e sanguinamenti gastrointestinali. I pazienti nel gruppo idrocortisone hanno necessitato di dosi più elevate di insulina nella prima settimana di trattamento.
In conclusione, in una popolazione di pazienti ricoverati in Unità di Terapia Intensiva con CAP severa, i soggetti che hanno ricevuto idrocortisone hanno presentato un rischio di morte a 28 giorni inferiore rispetto a quelli che hanno ricevuto il placebo.
_________________________________________________________________________
L’impatto clinico della CAP è ben noto: l’incidenza varia tra 1 e 25 casi per 1000 abitanti all’anno, con valori maggiori tra i maschi, nei pazienti con immunodeficienza acquisita e in pazienti con comorbidità, in particolare la broncopneumopatia cronica ostruttiva. Circa il 40% dei pazienti con CAP necessita di ricovero ospedaliero e il 5% di questi viene poi ricoverato in Unità di terapia Intensiva. Negli USA, la CAP è responsabile di oltre 1.5 milioni di ricoveri ogni anno, rappresenta la nona causa di morte in totale ed è la principale causa di morte per infezione (circa 50.000 decessi). Tra i pazienti che ricevono un qualsiasi tipo di ventilazione meccanica , la mortalità può raggiungere il 30%.
L’efficacia dei corticosteroidi nel trattamento della CAP severa è un argomento tuttora dibattuto. Vari trials randomizzati e controllati hanno dimostrato che il trattamento con steroidi può avere effetti positivi in pazienti con CAP di varia gravità. Tuttavia, i dati sull’efficacia in termini di riduzione della mortalità sono risultati contrastanti. In una recente metanalisi, Briel et al. hanno concluso che i corticosteroidi sono in grado di ridurre il tempo alla stabilizzazione clinica e la durata della degenza ospedaliera di circa 1 giorno, senza effetti significativi sulla mortalità e, peraltro, con aumentato rischio di iperglicemia e riospedalizzazione correlata alla CAP. Per contro, in un’altra recente metaanalisi – tuttavia inclusiva di studi in aperto e ritenuti a rischio di bias, caratterizzata quindi da qualità inferiore dei dati analizzati – Stern et al. hanno concluso che il trattamento steroideo può ridurre la mortalità tra i pazienti con CAP severa (con un NNT di 18), ma non tra quelli con CAP non severa. Anche in questa seconda metanalisi la terapia con corticosteroidi era associata a vari effetti benefici (minore durata della degenza, minore permanenza in Unità di terapia Intensiva, minore rischio di insufficienza respiratoria o shock) e ad un rischio maggiore di iperglicemia, ma non di infezioni secondarie. Nel 2019, un’ulteriore metanalisi di Jiang et al. ha osservato che un trattamento con corticosteroidi a basso dosaggio può avere un impatto favorevole nella CAP severa in termini di riduzione della mortalità e del rischio di shock e necessità di ventilazione meccanica, senza aumento del rischio di eventi avversi. Ancora più recentemente, un nuovo trial randomizzato e controllato ha testato, in una popolazione di 584 pazienti con CAP severa, l’efficacia di un trattamento con metilprednisolone (40 mg per 7 giorni, 20 mg per 7 giorni, 12 mg per altri 7 giorni). Non sono state riscontrate differenze significative con il placebo (16% vs 18%, adjusted odds ratio 0.9, 95% 0.57-1.4) nella mortalità a 60 giorni.
Le attuali linee guida della European Respiratory Society, scritte in modo congiunto con altre società scientifiche (2023 ERS/ESICM/ESCMID/ALAT guidelines for the management of severe community-acquired pneumonia) suggeriscono l’utilizzo di corticosteroidi nella CAP severa in presenza di shock, specificando che si tratta di una raccomandazione condizionale e con bassa qualità delle evidenze. La raccomandazione non si applica alle CAP severe di origine virale (es. influenza, SARS e MERS) né ai pazienti con diabete scompensato o trattamento steroideo già in corso per altre cause. Quando si considera l’inizio di terapia steoridea, il metilprednisolone (0.5 mg/kg ogni 12 ore per 5 giorni) è da considerarsi una valida opzione.
In considerazione della presenza di dati contrastanti e della qualità relativamente bassa delle evidenze, lo studio CAPE COD aggiunge importanti informazioni sull’efficacia degli steroidi nella CAP severa. In una popolazione di 795 pazienti randomizzati a idrocortisone o placebo, somministrati in aggiunta al trattamento standard, lo steroide è stato in grado di ridurre in modo rilevante (6.2% vs 11.9%) la mortalità a 4 settimane, con ulteriori effetti benefici aggiuntivi in termini di necessità di intubazione o vasopressori e senza significativi aumenti nel rischio di infezioni acquisite in ospedale o sanguinamenti gastrointestinali. Il trattamento ha comportato un aumento del rischio di iperglicemia, gestito con maggiori dosi di insulina nella prima settimana di trattamento. I risultati dello studio, relativamente robusti da un punto di vista metodologico, sembrano supportare un’utilità del trattamento steroideo anche in riferimento all’endpoint della mortalità a breve termine, che al momento presenta evidenze molto conflittuali. Verosimilmente, i risultati dello studio dovranno essere tenuti in stretta considerazione nelle prossime linee guida.
Take home message
In pazienti con CAP severa ricoverati in Unità di terapia Intensiva, il trattamento con idrocortisone (200 mg/die e.v. per 4 o 7 giorni, seguiti da una graduale riduzione per un totale di 8 o 14 giorni) in aggiunta al trattamento standard si è mostrato in grado di ridurre la mortalità. Sebbene sia necessaria cautela, questo risultato apre interessanti prospettive per un possibile utilizzo più ampio dei corticosteroidi in questa categoria di pazienti.
piercarlo.ballo@uslcentro.toscana.it