Karin Louise Andersson, Dirigente Medico, Specialista in Ginecologia ed Ostetricia, M.D, PhD Azienda Sanitaria Toscana Centro, Referente Clinico per lo Screening Cervicale Azienda Sanitaria Toscana Centro, Coordinatrice Secondo Livello del Direttivo Gruppo Italiano Screening del Cervicocarcinoma (GISCI), Segretaria Regionale Associazione di Ginecologi Territoriali (AGITE), PhD Karolinska Institutet.
Abstract
Nonostante il cervicocarcinoma oggi sarebbe prevenibile con le strategie integrate di prevenzione primaria e secondaria purtroppo vediamo in Italia ancora presente la patologia. L’ottimizzazione di percorsi che promuovano l’adesione alla vaccinazione anti-HPV, che consentano una corretta diagnosi precoce delle lesioni preneoplastiche e, quando indicato, un adeguato trattamento è indispensabile per ridurre l’incidenza della patologia.
Parole chiave: cervicocarcinoma – prevenzione – vaccinazione – diagnosi e trattamento precoce
Perché ne parliamo?
Pur essendo una malattia prevenibile mediante la vaccinazione e trattabile, soprattutto se diagnosticata precocemente, il cancro della cervice uterina rappresenta tutt’oggi il quinto tumore più diffuso a livello mondiale, con un tasso di incidenza standardizzato per età stimato di 13,3 per 100.000 donne.
Ogni anno in Italia sono diagnosticati circa 3.152 nuovi casi di carcinoma della cervice e sono notificati circa 1.011 decessi e ll picco di incidenza si osserva nella fascia di età 50-54 anni con 458 nuovi casi/anno.
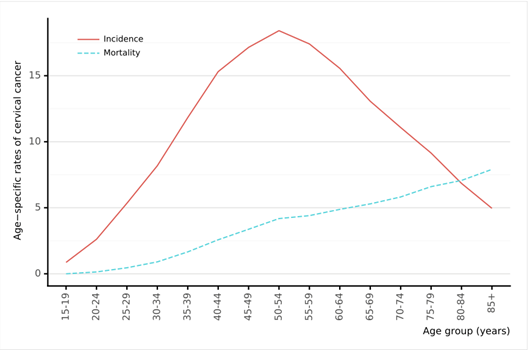
Fig 1. Confronto tra incidenza e mortalità del cancro della cervice specifici per età in Italia (stime per il 2020)
ICO/IARC Information Centre on HPV and Cancer (HPV Information Centre). Human Papillomavirus and Related Diseases in Italy. Summary Report 10 March 2023.
Il background
Il fattore eziologico del carcinoma della cervice è rappresentato dall’infezione persistente da papilloma virus (HPV) ad alto rischio a trasmissione sessuale. I fattori di rischio riguardano fondamentalmente tutte le condizioni che favoriscono l’infezione quali il basso livello socioeconomico (con scarso accesso o adesione alla prevenzione), il numero di partner e la giovane età di inizio dell’attività sessuale.
Ricordiamo che l’infezione da HPV è molto frequente nella popolazione: si stima che fino all’80% delle donne sessualmente attive si infetti nel corso della vita. Purtroppo, l’infezione da HPV non fornisce protezione contro le infezioni successivamente riscontrate. È stata infatti dimostrata la possibilità di reinfezione con lo stesso sottotipo e/o di coinfezione con più ceppi di HPV. L’infezione da ceppi oncogeni di HPV è possibile durante tutta la vita sessualmente attiva, a seguito della riattivazione di un’infezione latente precedentemente acquisita o dopo nuovi e più recenti contatti sessuali. Inoltre, sebbene molte infezioni in giovane età siano transitorie, in età adulta vi è una maggiore probabilità di osservare una persistenza a lungo termine a causa di una clearance virale meno efficiente, esponendo la donna in questa fascia di età a un maggior rischio oncogeno. La persistenza virale è stata identificata come causa necessaria della promozione neoplastica e il tempo che intercorre tra l’infezione e la comparsa delle lesioni precancerose è di circa 5 anni, mentre il tempo di latenza per la comparsa del cancro cervicale in media è di 20 anni.
Non bisogna poi trascurare il fatto che l’infezione da HPV è associata allo sviluppo di numerosi altri tumori del distretto urogenitale (vulva, vagina, pene, ano) e testa-collo (orofaringe), nonché di lesioni benigne ma dal notevole impatto sulla qualità della vita, come i condilomi ano-genitali. Diversi tumori del tratto anogenitale e del tratto anodigestivo superiore negli uomini, e le loro lesioni precursori, sono ora noti per essere causati da infezione HPV. L’infezione genitale maschile da HPV è infatti comune, si stima una prevalenza del 65,2% nei maschi asintomatici di età compresa tra 18 e 70 anni.
Dove siamo? La prevenzione primaria
Per il carcinoma del collo dell’utero, il termine “eliminazione come problema di salute pubblica” a livello globale, indica un’incidenza inferiore a 4 per 100.000 donne/anno in ogni Paese.
Secondo l’OMS entro il 2030 dovranno essere raggiunti i seguenti tre obiettivi:
- il 90% delle ragazze entro i 15 anni di età completamente vaccinate con il vaccino anti- HPV;
- il 70% delle donne sottoposte a screening utilizzando un test ad alta performance a 35 anni, che deve essere ripetuto entro i 45 anni;
- il 90% delle donne identificate con malattia cervicale trattate o comunque prese in carico.
La vaccinazione delle ragazze adolescenti è l’intervento più efficace a lungo termine per ridurre il rischio di sviluppare il carcinoma della cervice. Esistono forti evidenze che elevate coperture vaccinali contro HPV garantiscano la protezione anche degli individui non vaccinati attraverso l’immunità di gregge.
In Italia, a partire dal 2007-2008, la vaccinazione anti-HPV (in Toscana in forma di vaccino bi-valente) è stata offerta gratuitamente alle bambine nel dodicesimo anno di vita (undici anni compiuti) e dal Piano Nazionale della Prevenzione Vaccinale 2017-2019 (PNPV 2017-2019) a partire dal 2018 la vaccinazione con il vaccino monovalente nel corso del dodicesimo anno di età (coorte 2006 per il 2018) è stata estesa anche per i maschi. Negli anni, diverse Regioni come la Toscana hanno ulteriormente esteso l’offerta gratuita ad altre fasce di età e ad alcune categorie a rischio. Nella nostra Regione viene offerta ed effettuata la vaccinazione anti-HPV contestualmente al trattamento per la prevenzione di recidiva di lesioni di alto grado come da linee guida elaborate dal gruppo GISCI che mette in evidenzia come il vaccino possa ridurre il rischio di recidive in soggetti già affetti da lesioni HPV correlate. Nella nostra Regione la vaccinazione anti-HPV monovalente viene offerta gratuitamente ad entrambi i generi dai 12 ai 26 anni, ma con dati di efficacia anche in donne fino a 45 anni di età e come sopra riportato in chi ha già ricevuto trattamenti per lesioni pre-neoplastiche. In attesa di recepire il nuovo PNPV 2023-2025 dove sono dettagliate le raccomandazioni per la vaccinazione HPV in base a età, fascia di rischio per condizioni patologiche o comportamento a rischio la Toscana fa fede alla delibera n.1500 del 19.12.2022 “Calendario vaccinale della Regione Toscana e direttive in materia di vaccinazioni. Aggiornamento 2022”
Dove siamo? La prevenzione secondaria
La strategia globale dell’OMS per accelerare l’eliminazione del carcinoma cervicale come problema di sanità pubblica, adottata nel 2020, rappresenta la prima strategia sanitaria globale per l’eliminazione di un tumore affrontato come problema di sanità pubblica.
Una stretta sinergia della prevenzione primaria e secondaria renderebbe possibile l’eradicazione all’infezione e del carcinoma della cervice uterina.
La diagnosi precoce rappresenta l’arma più efficace nella prevenzione: la diffusione dei programmi di screening con il Pap-test a partire dagli anni ’70 e dell’HPV test più recentemente ha rappresentato il principale fattore di riduzione dell’incidenza e mortalità della neoplasia. La lunga fase preclinica della malattia e la possibilità di diagnosticare e asportare sotto guida colposcopica le lesioni precancerose costituiscono i punti di forza di questo programma di prevenzione secondaria.
Con il passaggio nel 2012 al test HPV come test di screening primario i criteri di approfondimento di secondo livello per la fascia di età 34-64 anni sono stati sottoposti ad importanti cambiamenti.
I punti principali dello screening con il test HPV-HR primario sono:
- Il programma di screening con test HPV-HR anticipa la diagnosi di lesioni precancerosi rispetto al pap-test rendendolo più efficace offrendo una protezione maggiore (60-70 %) per la prevenzione del carcinoma invasivo.
- Le donne che risultano positive al test HPV-HR vengono sottoposte ad un triage (attualmente in forma di esecuzione di esame citologico/Pap-test) che ha l’obiettivo di individuare donne con un maggiore rischio di patologia.
- Se la citologia di triage risulta ASCU-S+ la donna viene immediatamente invitata ad effettuare una colposcopia.
- Se la citologia di triage è negativa la donna viene inviata ad effettuare nuovamente un test HPV-HR a distanza di un anno.
- Se il test ad un anno di distanza risulta positivo (anche se il pap test di triage rimane negativo) la donna viene invitata ad approfondimento colposcopico.
- Se il test HPV-HR si è negativizzato la donna ritorna al nuovo round di screening.
In caso di riscontro di lesioni di alto grado in occasione di approfondimento di secondo livello le donne inviate per terapia escissionale in regime di Day-Surgery (conizzazione laser/LEEP o tecniche combinate).
E’ importante sottolineare che lesioni di basso grado (displasia lieve/CIN 1) devono essere sottoposte a monitoraggio in quanto non a rischio di progressione neoplastica.
Conclusioni – dove dobbiamo arrivare
La vaccinazione in età adolescenziale è l’intervento più efficace a lungo termine per ridurre il rischio di sviluppare il carcinoma della cervice oltre ad ottenere i benefici di una protezione contro altri tumori HPV-correlati non sottoposti a programmi di screening.
Esistono forti evidenze che elevate coperture vaccinali contro HPV garantiscano la protezione anche degli individui non vaccinati attraverso l’immunità di gregge.
Nei prossimi anni, è indispensabile di mettere in atto le azioni possibili per rilanciare efficacemente la vaccinazione, puntando al raggiungimento dell’obiettivo di copertura vaccinale per HPV di 95% negli adolescenti e alla progressiva riduzione dell’incidenza del tumore della cervice uterina.
Resta indispensabile l’ottimizzazione dei percorsi integrati e coordinati di presa in carico della malattia nel suo complesso, che vadano dalla prevenzione primaria alla prevenzione secondaria (screening e diagnosi-trattamento precoce) fino al miglioramento della qualità della vita delle pazienti colpite dal carcinoma della cervice uterina.

