Patrizia Nencini, Responsabile Stroke Unit, Azienda Ospedaliero-Universitaria Careggi, Firenze
L’esordio improvviso della malattia (“ictus” in latino, così come “stroke” in inglese, significa “colpo”) e le gravi conseguenze cliniche che frequentemente si instaurano anche in modo permanente hanno portato a ritenere l’ictus come una malattia misteriosa, imprevedibile e dalle conseguenze ineluttabili, una sorta di “castigo divino”. Invece, a partire dagli anni ‘90 del secolo scorso, sono disponibili farmaci e provvedimenti efficaci in ambito di prevenzione, gestione della fase acuta e riabilitazione. Gli avanzamenti farmacologici, tecnologici ed organizzativi, riguardano in particolare lo sviluppo di modelli di assistenza dedicati tipo Stroke Unit e approcci di rivascolarizzazione dell’ictus ischemico, quali la trombolisi “sistemica” per via endovenosa. Questa terapia ha l’obiettivo di riperfondere, riportare cioè ossigeno e glucosio al tessuto cerebrale ipoperfuso. Il potenziale beneficio è, come noto, “tempo dipendente”: la terapia, infatti, è tanto più efficace quanto più rapidamente viene somministrata. La finestra di trattamento è di poche ore (entro le 4 ore e mezzo) dall’esordio della sintomatologia neurologica (“ogni minuto conta”). Attualmente casi selezionati con ictus ischemico severo da occlusione di vaso cerebro-afferente maggiore (essenzialmente arteria carotide interna intracranica, arteria cerebrale media e arteria basilare), possono beneficiare anche della terapia endovascolare di trombectomia meccanica, sempre da realizzare appena possibile (entro le 6 ore dall’esordio dei sintomi), in percorso “tempo-dipendente”.
Poiché il “Tempo è Cervello”, le azioni devono essere “efficaci”, in modo che il paziente giusto arrivi nel posto giusto e “rapide” con tempi brevi di attivazione, percorrenza, diagnosi e trattamento. E’ essenziale, quindi, che il Territorio (MMG, pazienti, familiari), il Servizio di Emergenza-Urgenza ed i Centri Ospedalieri lavorino in modo integrato, “in rete”.
In Toscana già nel 2014 con la DGRT 1186/14 fu istituito uno specifico “Codice Ictus” per la tempestiva e corretta presa in carico del paziente sul territorio dell’emergenza e la sua destinazione nell’ospedale più appropriato. Nel 2021, per assicurare al cittadino equità, qualità e sicurezza ed appropriatezza nell’accesso alle cure, sono state delineate le “Linee di indirizzo regionali per le Reti Cliniche Tempo Dipendenti – Rete Ictus”. Obiettivo della Rete Ictus è quello di ridurre la variabilità dei comportamenti e di trasferire in buone pratiche le evidenze scientifiche contenute nella più recente revisione delle Linee Guida nazionali ISA-AII, 2020 (https://www.iss.it).
Il Piano di Rete ha una durata triennale. Le specifiche aree di intervento riguardano:
Personale e competenze: in ogni nodo della rete è istituito lo Stroke Team/Stroke Unit costituito dal gruppo multidisciplinare e multiprofessionale coordinato da un referente clinico e coadiuvato da un referente organizzativo. Si prevede una formazione continua del personale ed incontri periodici, sia in forma di site-visit che di audit, con lo scopo di condividere criticità ed azioni di miglioramento e di mantenere elevata la qualità relazionale fra i professionisti coinvolti.
Modalità operative: Stesura aggiornata dei PDTA interaziendali di ciascuna area vasta e di PDTA/procedure di singolo nodo, non solo per l’ictus ischemico ma anche per l’ictus emorragico (emorragia intracerebrale ed emorragia subaracnoidea) e l’attacco ischemico transitorio.
Formazione: Per migliorare la qualità delle cure ospedaliere di tutti i pazienti con ictus, la programmazione regionale delle attività di FORMAS prevede l’istituzione di corsi di formazione sullo “Screening e gestione della disfagia” per la riduzione delle complicanze da ab ingestis e la corretta nutrizione; sull’“Assistenza esperta infermieristica ed OSS” dell’ictus ischemico ed emorragico; e sulle “Neuroimmagini avanzate” per la valutazione di eventuale trattamento di riperfusione nella finestra temporale allargata.
Comunicazione: La comunicazione è di fondamentale importanza per trasmettere e mantenere elevata nella popolazione la conoscenza dell’ictus e la possibilità di accedere a trattamenti tempo-dipendenti per curarlo. Sono previste attività di sensibilizzazione territoriale attraverso i dipartimenti di medicina generale e l’organizzazione di eventi che coinvolgono il terzo settore ed associazioni laiche come ALICE Toscana.
Dotazioni, Tecnologie e Monitoraggio: Sonopreviste su scala regionale l’acquisizione di software e tecnologie di neuroimmagini (TC perfusionale) e la modifica di alcuni gestionali di flussi informativi di pronto soccorso per ottimizzare il monitoraggio degli indicatori di percorso e la tracciabilità dei tempi di attivazione, pre-allertamento del 112, percorrenza, diagnosi e trattamento. In tutti i pazienti ospedalizzati è raccomandata la raccolta della scala Rankin tre mesi dopo l’ictus, come principale indicatore di esito del percorso.
Aspetti infrastrutturali: La Rete Ictus della Regione Toscana è costituita dai 42 ospedali con accesso al Pronto Soccorso, di questi 23 sono accreditati per i trattamenti tempo-dipendenti: 20 per la trombolisi endovenosa e le 3 Aziende Ospedaliero-Universitarie (AOU) di Careggi, Siena e Pisa sia per la trombolisi endovenosa che per il trattamento endovascolare (Figura 1).Il territorio dell’emergenza è collegato ai nodi della rete attraverso trasferimenti primari tempo-dipendenti. Inoltre, in ognuna delle tre Aree Vaste, i nodi della rete sono collegati con l’AOU di riferimento attraverso trasferimenti secondari tempo-dipendenti in caso di indicazione a trattamento endovascolare. L’isola d’Elba è collegata con un sistema strutturato di video-teleconsulto (Telestroke) al nodo di Livorno.
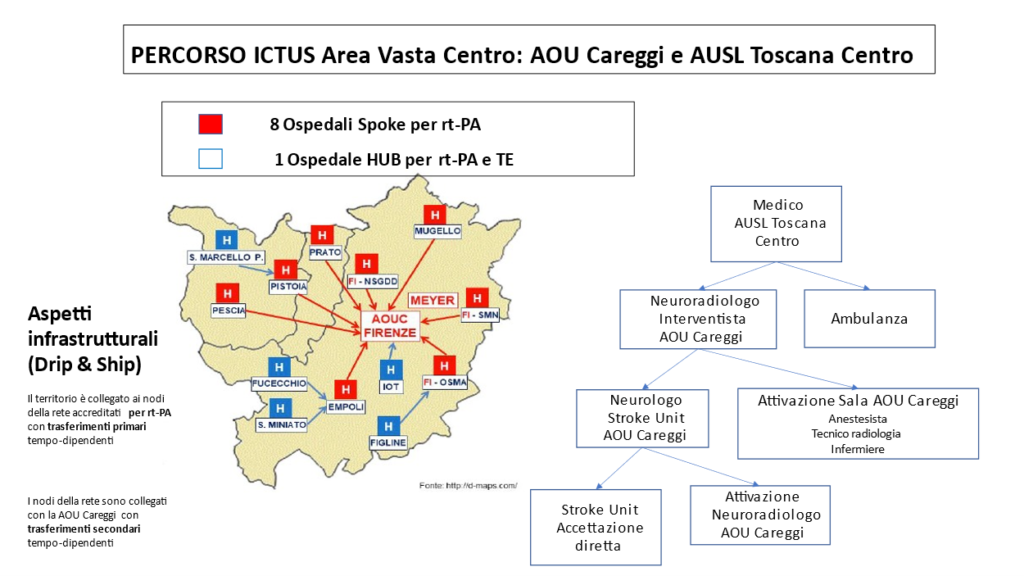
La Figura 2 mostra in dettaglio l’organizzazione della Rete Ictus dell’Area Vasta Toscana Centro. L’AOU Careggi, dotata di Stroke Unit ad indirizzo neurologico attiva H24, di Neuroradiologia Interventistica e di Neurodiagnostica avanzata, oltre a gestire pazienti con patologia cerebrovascolare che giungono direttamente al PS ed effettuare in casi selezionati di ictus ischemico terapie di rivascolarizzazione (trombolisi endovenosa e/o trattamento endovascolare), accoglie pazienti inviati da 8 ospedali dell’AUSL Toscana Centro (modello Drip&Ship) quali possibili candidati per il trattamento endovascolare. Poiché il “Tempo è Cervello” è essenziale che tutti gli operatori dell’emergenza territoriale e dei diversi nodi della rete operino in sinergia, nei numerosi setting di attività, applicando PDTA e procedure validate e condivise.
Figura 1
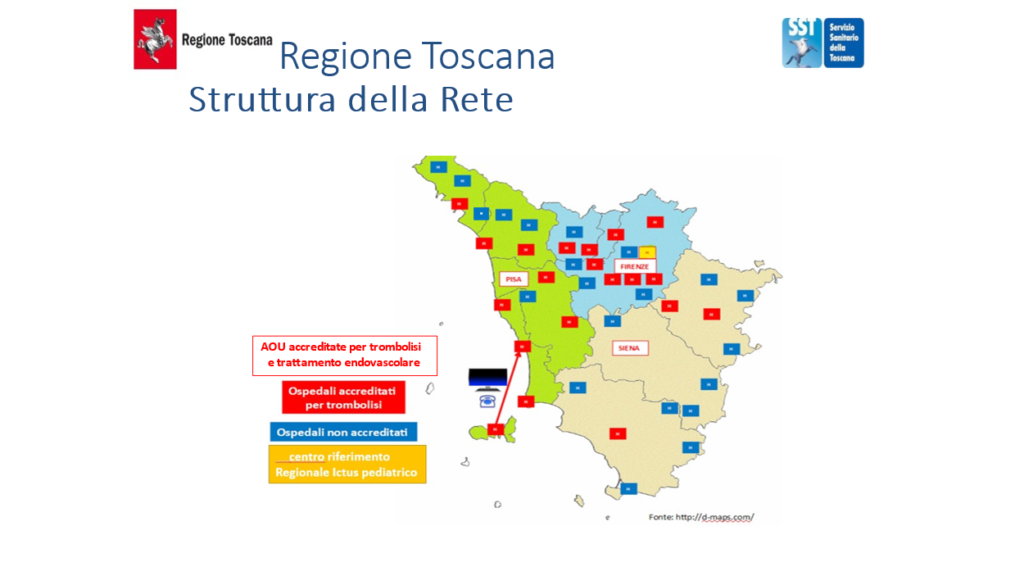
Figura 2